Tempo di lettura: 6 Minuti
Tempo di lettura: 6 MinutiLa distrofia maculare è una patologia oculare molto rara che deriva da mutazioni genetiche. Generalmente questa malattia si manifesta durante l’infanzia o nella prima età adulta e tende a progredire causando gravi danni alla visione centrale dei pazienti.
Colpisce entrambi gli occhi e può degenerare fino alla completa cecità.
Table of Contents
ToggleDistrofia maculare: di cosa si tratta?
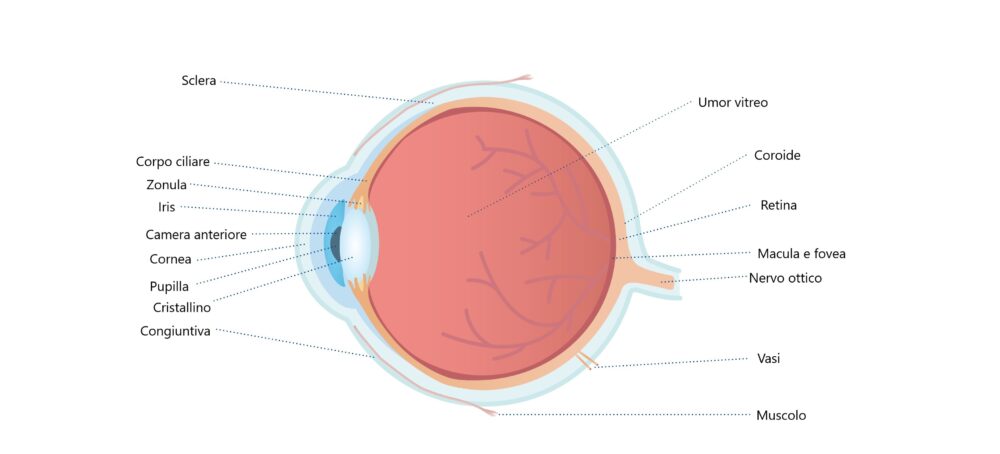
Come si può intendere dal nome, la distrofia maculare altro non è che un deterioramento molto grave della macula, l’area che si trova in mezzo alla retina e che è responsabile della visione centrale.
Il termine “distrofia” viene utilizzato per indicare il deterioramento non solo strutturale ma anche funzionale di un organo, dovuto ad una progressiva involuzione delle sue cellule. Nel caso specifico della distrofia maculare si verifica un accumulo eccessivo di pigmento all’interno della macula e con il tempo questo arriva a danneggiare le cellule responsabili della visione centrale, rendendola sfocata o deformata. Ciononostante la visione periferica rimane inalterata.
Cos’è la macula?
La macula è l’area centrale caratterizzata dalla ricca presenza di coni e bastoncelli, i fotorecettori che si occupano della visione centrale e della percezione dei colori. L’area della macula ha un diametro di soli 5.5 millimetri ma rappresenta il punto della retina con la maggiore acuità visiva e questo la rende fondamentale per la vista.
Quando la macula viene danneggiata, a seguito di traumi o patologie, l’acuità visiva del paziente si riduce a dismisura fino a portare alla cecità.
Quali tipi di distrofia maculare esistono?
Esistono tre tipi principali di distrofia maculare:
- Distrofia di Stargardt: la tipologia più diffusa di questa patologia, causata dalla mutazione di una lunga serie di geni di cui il più conosciuto è l’ABCA4. Questo tipo di distrofia si distingue a sua volta in due tipi: il primo colpisce i bambini tra i 6 e i 13 anni mentre il secondo è più presente tra i ventenni.
- Distrofia vitelliforme (VTM): un tipo di distrofia caratterizzato dalla presenza di una lesione gialla a forma di tuorlo situata nel centro della macula e che ricorda molto il sacco vitellino. Anche la distrofia vitelliforme si distingue a sua volta in due sottogruppi: il primo di componente ereditaria che colpisce i bambini (malattia di Best) mentre il secondo è caratterizzato da una mutazione che avviene con il passare degli anni e che si manifesta principalmente nei giovani adulti.
- Distrofia maculare della Carolina del Nord: una forma rara di cui si hanno ancora poche informazioni. I primi casi sono comparsi nella Carolina del Nord ma oggi è diffusa in molte località del mondo e tende a colpire i più giovani portando ad un accumulo di materiale lipidico e proteico (drusen) all’interno delle cellule della retina.
Ci sono fattori di rischio?
È importante ricordare che, mentre il fumo o l’avanzare dell’età sono considerati importanti fattori di rischio per quanto riguarda la degenerazione maculare, non esistono vere e proprie condizioni che possono portare alla distrofia maculare.
Se si parla invece di distrofia maculare occulta, è importante considerare i seguenti fattori:
- Genere: le donne sono più predisposte ad essere soggette a questa patologia;
- Etnia: le persone caucasiche sono più colpite;
- Età: predilige i soggetti tra i 30 e i 50 anni;
- Anamnesi familiare.
Quali sono le cause della distrofia maculare?
La causa principale della distrofia maculare consiste in mutazioni del DNA, generalmente trasmesse attraverso un gene difettoso che può essere ereditato da un solo genitore (forme dominanti) o da entrambi (forme recessive).
Tuttavia, in alcuni casi particolari questa mutazione può avvenire senza nessun motivo apparente.
A che età può apparire la distrofia maculare?
La distrofia maculare può apparire a qualsiasi età, dalla nascita in poi.
Alcune tipologie, come la malattia di Best, sono note per colpire prevalentemente durante l’infanzia mentre la distrofia vitelliforme foveomaculare tende ad esordire dopo il sorgere dell’età adulta.
Quali sono i sintomi della distrofia della macula?
I sintomi principali della distrofia della macula sono:
- Perdita progressiva della visione centrale;
- Difficoltà a distinguere i colori;
- Ridotta visione notturna;
- Vista offuscata e ondulata;
- Diminuzione dell’acuità visiva;
- Difficoltà a distinguere i dettagli e i caratteri piccoli;
- Visione di punti ciechi;
- Presenza di macchie scure nel mezzo del campo visivo.
Come si diagnostica?
Diversi sono gli esami che permettono di diagnosticare questa patologia:
- Esame del fondo oculare: un’analisi delle strutture interne del bulbo oculare che viene ottenuta attraverso l’utilizzo di una lente speciale detta oftalmoscopio.
- Test del campo visivo: misurazione dell’ampiezza dello spazio visivo evidenziando difetti periferici o centrali dell’occhio.
- Tomografia ottica computerizzata (OCT): tecnica di imaging che cattura scansioni precise sia della cornea che della retina. Viene eseguita attraverso uno strumento che emette un fascio laser totalmente privo di radiazioni nocive ed evidenzia i depositi di lipofuscina a livello della retina.
- Fluorangiografia retinica: esame che permette di confermare la presenza di eventuali problematiche vascolari della retina e la sua corretta circolazione sanguigna, iniettando un liquido di contrasto colorato in endovena e scattando fotogrammi delle aree da questo percorse.
- Elettroretinografia (ERG): esame volto a determinare la funzionalità della retina misurando la sua velocità di risposta alle stimolazioni luminose.
Esiste trattamento per la distrofia maculare?
Non esiste un trattamento definitivo per la distrofia maculare, tuttavia la terapia genica sta mostrando risultati davvero promettenti.
Sono due le metodiche che al momento stanno causando grande scalpore nella comunità medica:
- Un trattamento che si basa sull’utilizzo di cellule staminali embrionali umane.
- Una terapia genica incentrata sull’inserimento di un gene ABCA4 sano nel genoma delle cellule retiniche.
Possono insorgere complicazioni?
La distrofia maculare può portare con sé una lunga serie di complicazioni. Tra queste le più comuni sono:
- Cataratta;
- Ulcere e cicatrici corneali;
- Glaucoma;
- Astigmatismo;
- Endoftalmite;
- Macchie corneali.
Un’altra possibile complicazione riguarda la malattia di Best che, con il passare del tempo, può portare allo sviluppo del foro maculare, una lacerazione molto grave dell’area centrale della retina che potrà essere curata solo tramite intervento chirurgico.
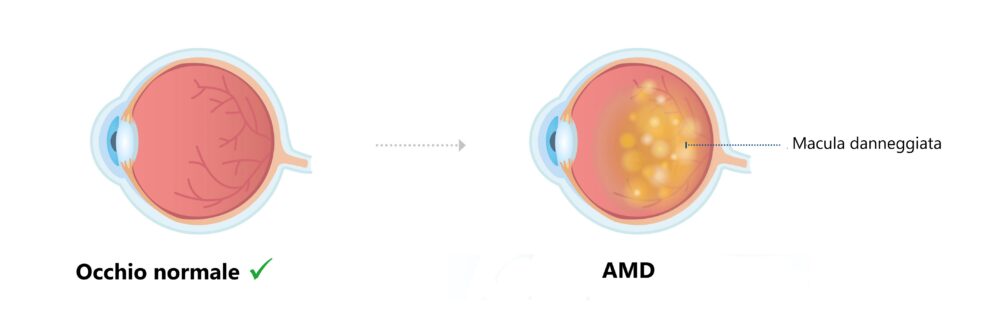
Che differenza esiste tra distrofia maculare e degenerazione maculare?
Nonostante abbiano sintomi comuni ed entrambi colpiscono la macula, la distrofia maculare e la degenerazione maculare sono due patologie ben distinte l’una dall’altra.
Per certi versi la distrofia maculare si può considerare quasi una forma precoce di degenerazione maculare in quanto può colpire sin dall’infanzia. La degenerazione maculare, invece, tende a colpire i soggetti sopra i 50 anni e per questo spesso prende il nome di “degenerazione maculare senile”.
Mentre la distrofia ha origine ereditaria o genetica, la degenerazione maculare può essere causata da numerosi fattori tra cui:
- Una dieta povera di frutta e verdura;
- L’esposizione prolungata ai raggi del sole e alle radiazioni;
- Elevati livelli di colesterolo;
- Fumo;
- Obesità.
Per quanto riguarda il loro progredire, invece, è importante considerare che la degenerazione maculare non provoca quasi mai la totale cecità e i suoi pazienti possono ricorrere a diversi approcci per tenerne sotto controllo gli effetti e vivere una vita il più normale possibile.
Come influisce la distrofia maculare occulta sulla vita quotidiana?
Gli effetti della distrofia maculare occulta si riscontrano in gran parte delle azioni compiute nella vita quotidiana. Il paziente affetto da questo tipo di distrofia infatti ha difficoltà a vedere dritto davanti a sé il che gli rende difficile leggere, guidare o svolgere tutte quelle attività quotidiane che richiedono di guardare dritto.
È fondamentale ricordare che nel caso in cui si notino i primi sintomi di questo disturbo è necessario contattare immediatamente il proprio medico curante perché, nonostante non esista ancora una cura vera e propria, saprà fornire una serie di trattamenti per rendere più facile convivere con questa rara patologia oculare.
Fonti
- Il Giorno – Distrofia retinica ereditaria: cos’è e quali sono le terapie per curarla
- British Journal of Ophthalmology – Stargardt macular dystrophy and therapeutic approaches
- National Library of Medicine (NIH) – Macular dystrophies: clinical and imaging features, molecular genetics and therapeutic options
- Harvard Medical School – Age-related Macular Degeneration
- Johns Hopkins Medicine – Age-Related Macular Degeneration (AMD)
. . . . . .
NOTA BENE
I contenuti medici inclusi nel sito web sono stati scritti e rivisti da personale medico qualificato. Le informazioni contenute in questo sito sono presentate a solo scopo informativo e non intendono sostituire in alcun modo il parere del proprio medico curante o della visita specialistica. In nessun caso costituiranno la diagnosi o la prescrizione di un trattamento.

Articolo supervisionato dal
Medico chirurgo e Direttore Sanitario di Clinica Baviera Bologna
Collabora con Clinica Baviera come Chirurgo Oculista e Direttore Sanitario di Clinica Baviera Bologna dal 2020. È esperto in topografia corneale, oct, fluorangiografia, laser retinico e yag laser per la cataratta secondaria. Nella sua carriera ha svolto oltre 12.500 interventi tra chirurgia della Cataratta, chirurgia della Presbiopia, della Cornea, dello Pterigio, chirurgia del Glaucoma, chirurgia refrattiva e impianti di lente da camera posteriore (ICL). Esperto di chirurgia Palpebrale (Ectropion/Entropion, Dermatocalasi, Xantelasma, Calazio) e delle vie Lacrimali. Nel 2017 ha pubblicato una tecnica personale per la chirurgia dello Pterigio.